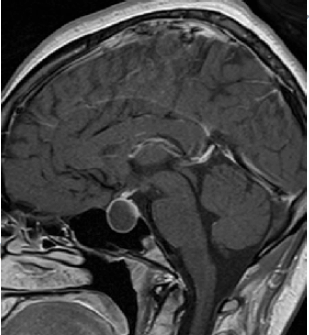
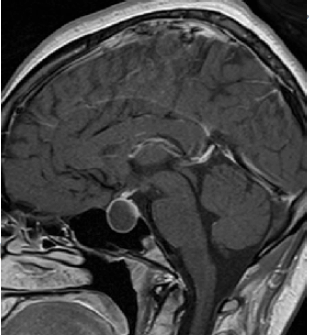
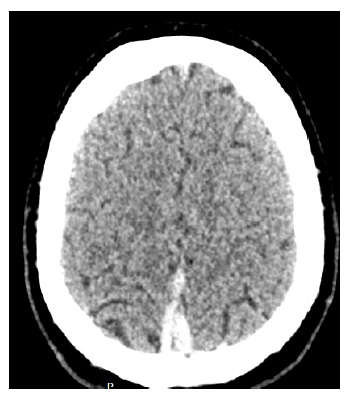
Pais procuram atendimento médico em razão do formato diferente da cabeça do filho de 3 meses de vida. A única alteração ao exame do paciente é o formato triangular da região frontal – trigonocefalia.
Com base nesse caso clínico e nos conhecimentos médicos correlatos, julgue os itens a seguir.
A criança possui o fechamento precoce da sutura metópica.