Um paciente de 60 anos de idade procurou atendimento no setor de emergência com relato de dor torácica, interescapular, de início súbito, intensa, excruciante, com sensação de “algo rasgando”. Relatou ter diagnóstico de hipertensão arterial, em tratamento irregular, e ser tabagista de longa data. Ao exame físico, foram observados: pressão arterial = 220 mmHg x 130 mmHg no braço esquerdo e 180 mmHg x 100 mmHg no braço direito, frequência cardíaca = 98 bpm, frequência respiratória = 28 irpm e saturação de oxigênio (ar ambiente) = 94%. Os pulsos arteriais braquiais e radiais esquerdos estão palpáveis e normais e, à direita, esses pulsos apresentam importante diminuição de amplitude. Ritmo cardíaco regular em 3 tempos, à custa de 4ª bulha, presença de sopro diastólico, suave, mai...
Um paciente de 60 anos de idade procurou atendimento no setor de emergência com relato de dor torácica, interescapular, de início súbito, intensa, excruciante, com sensação de “algo rasgando”. Relatou ter diagnóstico de hipertensão arterial, em tratamento irregular, e ser tabagista de longa data. Ao exame físico, foram observados: pressão arterial = 220 mmHg x 130 mmHg no braço esquerdo e 180 mmHg x 100 mmHg no braço direito, frequência cardíaca = 98 bpm, frequência respiratória = 28 irpm e saturação de oxigênio (ar ambiente) = 94%. Os pulsos arteriais braquiais e radiais esquerdos estão palpáveis e normais e, à direita, esses pulsos apresentam importante diminuição de amplitude. Ritmo cardíaco regular em 3 tempos, à custa de 4ª bulha, presença de sopro diastólico, suave, mai...

Um paciente de 40 anos de idade relatou, durante a consulta médica ambulatorial, que, há duas semanas, passou a apresentar palpitações e cansaço fácil. No dia anterior à consulta, informou que, ao realizar atividade física moderada no trabalho, apresentou fortes tonturas e perda da consciência, tendo apresentado queda ao solo da própria altura. A partir desse momento, ele disse que as palpitações passaram a ficar mais intensas e passou a ter frequentes episódios de escurecimento visual (sem perda da consciência). Informou que sempre morou em área rural no interior da Maranhão e foi informado que o respectivo exame de Machado-Guerreiro era positivo (em duas ocasiões diversas)...
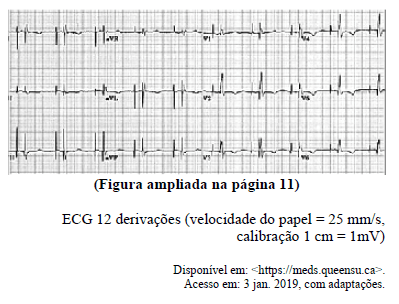
Em um paciente de 65 anos de idade, sintomático e com diagnóstico de bloqueio atrioventricular total, foi indicado e realizado o implante de um sistema de marca-passo artificial definitivo como parte da programação terapêutica. Ao retornar ao ambulatório de marca-passo, 15 dias após o implante do marca-passo, o paciente informou estar assintomático. O exame clínico mostrou: frequência cardíaca de 60 bpm, frequência respiratória de 20 irpm, pressão arterial de 130 mmHg x 80 mmHg, saturação de oxigênio (ar ambiente) de 98% e ritmo cardíaco regular, sem outras anormalidades. Foi realizado o eletrocardiograma (ECG) apresentado.
Com base nesse quadro clínico e nos conheci...
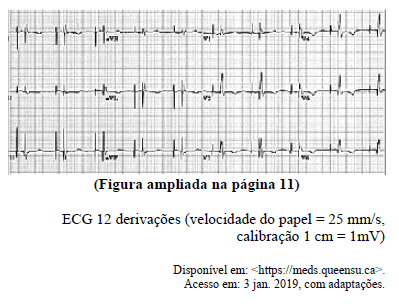
Em um paciente de 65 anos de idade, sintomático e com diagnóstico de bloqueio atrioventricular total, foi indicado e realizado o implante de um sistema de marca-passo artificial definitivo como parte da programação terapêutica. Ao retornar ao ambulatório de marca-passo, 15 dias após o implante do marca-passo, o paciente informou estar assintomático. O exame clínico mostrou: frequência cardíaca de 60 bpm, frequência respiratória de 20 irpm, pressão arterial de 130 mmHg x 80 mmHg, saturação de oxigênio (ar ambiente) de 98% e ritmo cardíaco regular, sem outras anormalidades. Foi realizado o eletrocardiograma (ECG) apresentado.
Com base nesse quadro clínico e nos conhec...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Um paciente de 48 anos de idade foi levado ao prontosocorro pela própria filha, que informou que, há cerca de quatro horas, o pai passou a apresentar confusão mental, acompanhada de cefaleia generalizada e intensa (intensidade 8, em escala de 0 a 10), náuseas e vômitos. Foi relatado que o paciente era tabagista 20 maços.ano e hipertenso, em uso de indapamida 1,25 mg/dia, de forma não regular (só usa quando se lembra). Ao exame físico: paciente apresentava-se obnubilado, desorientado no tempo e no espaço, afebril, acianótico, pressão arterial = 210 mmHg x 120 mmHg, frequência cardíaca = 110 bpm, frequência respiratória = 28 irpm, saturação de oxigênio (ar ambiente) = 92%. Sem sinais de localização ao exame neurológico. Ao exame de fundo de olho, constatou-se a presença de ed...