Paciente masculino, 70 anos, diabético há 10 anos, admitido no pronto-atendimento com alteração do nível de consciência. Conforme informado por familiar, no último mês, o paciente fez seu checkup anual com vários especialistas médicos e teve alguns de seus medicamentos usuais alterados. Passou a apresentar poliúria, nictúria e polifagia, evoluindo para o quadro atual. Glicemia na admissão: 600mg/dl.
Considerando que, de fato, a modificação dos medicamentos desencadeou a hiperglicemia, a alternativa que descreve uma potencial justificativa para o quadro atual é a introdução
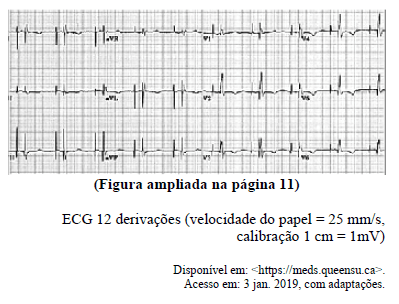
Em um paciente de 65 anos de idade, sintomático e com diagnóstico de bloqueio atrioventricular total, foi indicado e realizado o implante de um sistema de marca-passo artificial definitivo como parte da programação terapêutica. Ao retornar ao ambulatório de marca-passo, 15 dias após o implante do marca-passo, o paciente informou estar assintomático. O exame clínico mostrou: frequência cardíaca de 60 bpm, frequência respiratória de 20 irpm, pressão arterial de 130 mmHg x 80 mmHg, saturação de oxigênio (ar ambiente) de 98% e ritmo cardíaco regular, sem outras anormalidades. Foi realizado o eletrocardiograma (ECG) apresentado.
Com base nesse quadro clínico e nos conheci...
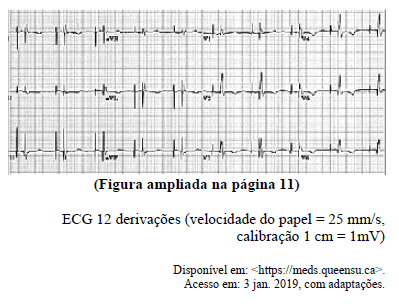
Em um paciente de 65 anos de idade, sintomático e com diagnóstico de bloqueio atrioventricular total, foi indicado e realizado o implante de um sistema de marca-passo artificial definitivo como parte da programação terapêutica. Ao retornar ao ambulatório de marca-passo, 15 dias após o implante do marca-passo, o paciente informou estar assintomático. O exame clínico mostrou: frequência cardíaca de 60 bpm, frequência respiratória de 20 irpm, pressão arterial de 130 mmHg x 80 mmHg, saturação de oxigênio (ar ambiente) de 98% e ritmo cardíaco regular, sem outras anormalidades. Foi realizado o eletrocardiograma (ECG) apresentado.
Com base nesse quadro clínico e nos conhec...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...
Durante consulta médica, uma paciente de 60 anos de idade relatou dispneia progressiva, tosse crônica com expectoração amarelada no último ano e histórico de tabagismo crônico de 47 maços.ano. Negou hipertensão arterial sistêmica e uso de medicamentos. Ao exame físico: paciente normolínea, cianótica (+2/+4), respirando com lábios franzidos, com saturação de oxigênio (ar ambiente) = 88%, com pressão arterial = 90 mmHg x 50 mmHg, com frequência cardíaca = 100 bpm, com frequência respiratória = 37 irpm, afebril, com presença de estase jugular bilateral pulsátil, com cabeceira do leito a 45º. Ictus cordis não visível e não palpável, presença de pulsação sistólica paraesternal esquerda baixa. À ausculta cardíaca, havia ritmo cardíaco regular em 3 tempos à custa de 4ª bulha (em fo...